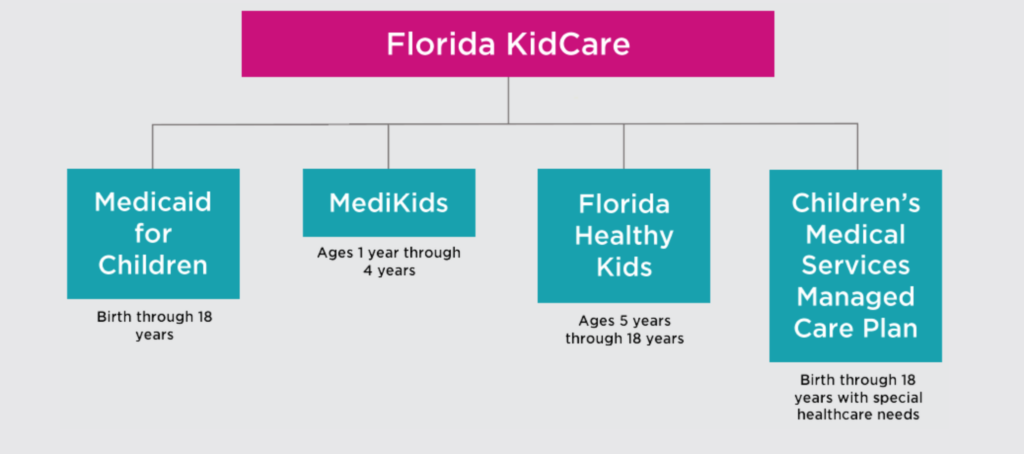
Florida KidCare es un nombre único para cuatro programas que fueron diseñados para trabajar juntos y garantizar que los niños que viven en Florida no se queden sin acceso a atención médica, desde el momento en que nacen hasta que cumplen 4 años. El programa en el que encaja su hijo generalmente se decide según su edad, el tamaño de su familia y los ingresos de su familia.
Estos programas — Medicaid, MediKids, Niños sanos de Florida, y Plan de atención administrada de servicios médicos para niños — son seguros de salud financiados por el gobierno. Florida KidCare está conformado por 4 organizaciones asociadas que supervisan estos programas y determinan la elegibilidad: Florida Healthy Kids Corporation (FHKC), Florida Agency for Health Care Administration (AHCA), Florida Department of Children and Families (DCF) y Florida Department of Health (DOH).
El programa Florida KidCare fue creado a través del Título XXI de la Ley de Seguridad Social. Florida Healthy Kids, MediKids y el Plan de Atención Administrada de Servicios Médicos para Niños conforman el Programa de Seguro Médico para Niños (CHIP) autorizado por el gobierno federal. El gobierno federal crea pautas para el CHIP y otorga fondos a los estados para ello, pero cada estado implementa el CHIP a su manera.
Si Florida KidCare o uno de sus proveedores asociados le han negado o cancelado beneficios o servicios a su hijo Póngase en contacto con CLSMF para obtener asesoramiento legal.
¿Cuáles son tus derechos?
- Visitas al médico;
- Cirugía
- Recetas;
- Emergencias;
- Estancias hospitalarias;
- Chequeos;
- Inmunizaciones;
- Salud mental; y
- Visión y audición.
- Tienen menos de 19 años de edad;
- No está asegurado cuando comienza la cobertura de Florida KidCare;
- Cumplir con los requisitos de elegibilidad de ingresos (ver a continuación);
- Es ciudadano estadounidense o no ciudadano calificado (nunca se preguntará el estatus migratorio de los padres);
- No son elegibles para Medicaid totalmente subsidiado;
- No están en una institución pública.
- Un coordinador de atención para ayudar al niño y su familia a navegar por el sistema de salud;
- Servicios médicamente necesarios y de alta calidad;
- Acceso a una amplia gama de proveedores de atención primaria, especializada e instalaciones en toda Florida;
- Educación sobre servicios de salud preventivos y gestión de enfermedades; y
- Procesamiento oportuno de solicitudes de proveedores para autorizaciones de servicios y pagos.
Dependiendo del tamaño de su hogar y los ingresos familiares, Florida KidCare ofrece opciones de cobertura gratuitas, subsidiadas o de pago completo.
Los beneficios de cobertura de KidCare incluyen, entre otros, los siguientes:
Todos los niños que residen en Florida son elegibles para KidCare, pero dependiendo del tamaño de su familia y sus ingresos, el plan de su hijo puede ser gratuito, subsidiado o de costo completo.
Los niños de 1 año o más califican para recibir beneficios subsidiados o de costo total. Los planes subsidiados significan que el gobierno paga una parte del costo y usted paga el monto restante. Los niños califican para los planes subsidiados, que KidCare llama "asistencia para las primas" si:
A diferencia de otros planes de KidCare, los niños son elegibles para Medicaid desde el día en que nacen, siempre y cuando los ingresos de su hogar sean inferiores al 200 por ciento del nivel de pobreza. Consulte nuestra sección de Medicaid más arriba para conocer las reglas de elegibilidad del programa. Si bien los otros planes pueden costar tan solo $15 o $20 por mes, esta es la única opción que no incluye una tarifa de prima mensual. Medicaid también tiene su propio plan de salud de Servicios Médicos para Niños sin prima, separado del plan KidCare CMS que sí cobra una prima.
Si usted es un abuelo que solicita beneficios para un nieto que vive con usted, sus ingresos solo se considerarán si ayudan a sus nietos a ser elegibles para uno de los programas Florida KidCare.
Cuando solicita Florida KidCare, ellos decidirán para qué programa es elegible, por lo que no tiene que investigar y presentar solicitud para cada programa individual que se enumera a continuación.
Para poder optar a los planes KidCare gratuitos o subsidiados, deberá ganar menos de una determinada cantidad de dinero, según el tamaño de su familia. Estos dos recursos le ayudarán a determinar si cumple con estos requisitos de ingresos:
Pautas de ingresos anuales de Florida KidCare: https://www.floridakidcare.org/_docs/Florida_KidCare_Income_Guidelines.pdf
Calculadora de elegibilidad para Florida KidCare: https://www.floridakidcare.org/calculator/
Esta es la única opción de Florida KidCare que no requiere el pago de una prima y la única opción que no se considera un programa CHIP.
Para obtener información sobre qué es Medicaid y quién es elegible, consulte nuestra Medicaid la sección de arriba.
Su hijo también puede calificar para un plan de CMS a través de Medicaid si es elegible para Medicaid y tiene necesidades especiales de atención médica. Continúe leyendo para obtener más información sobre los planes de CMS.
Los niños de entre 1 y 4 años pueden calificar para el programa MediKids de Florida KidCare, que ofrece planes de atención médica administrada para seguros médicos y dentales. MedKids es administrado por la Agencia para la Administración de Atención Médica.
MediKids es un programa CHIP, lo que significa que es un programa diseñado por el estado que recibe fondos federales.
MediKids opera a través del programa de Asistencia Médica Administrada (MMA) de Medicaid y solo ofrece a los inscritos planes de salud contratados por Medicaid.
Para obtener una lista de todos los servicios cubiertos por MediKids y los copagos asociados, visite https://ahca.myflorida.com/medicaid/Policy_and_Quality/Policy/program_policy/FLKidCare/MediKids.shtml.
Su prima mensual se determinará en función del tamaño de su familia, sus ingresos y otros factores. (Para verificar su elegibilidad, consulte “Requisitos de ingresos" arriba.)
Florida Healthy Kids es un programa que ofrece seguro médico y dental a niños de entre 5 y 18 años. Es administrado por una corporación del mismo nombre, The Florida Healthy Kids Corporation, que cuenta con una junta directiva compuesta por médicos, dentistas, representantes de hospitales, defensores y representantes de agencias estatales.
Florida Healthy Kids es un programa CHIP, lo que significa que es un programa diseñado por el estado que recibe fondos federales.
Su prima mensual se determinará en función del tamaño de su familia, sus ingresos y otros factores. (Para verificar su elegibilidad, consulte “Requisitos de ingresos" arriba.)
Para obtener una lista de todos los servicios cubiertos por Florida Healthy Kids y los copagos asociados, consulte la página 29 de la Guía para posibles inscriptos de Florida Healthy Kids, que puede leer aquí: https://www.healthykids.org/documents/apply/Potential-Enrollee-Guide.pdf
Los costos de bolsillo se limitarán a un máximo del 5 por ciento de su ingreso anual bruto (el monto que gana cada año antes de que se le deduzcan los impuestos y las deducciones). Los costos de bolsillo incluyen los copagos y también la prima mensual para los miembros subsidiados.
Todos los planes de seguro de Florida Healthy Kids cubren los mismos beneficios pero existen diferencias entre ellos.
Los planes de CMS se desarrollaron para brindar un seguro de calidad a los niños con necesidades especiales de atención médica. Los beneficios para los niños inscritos en CMS incluyen:
Existen dos versiones independientes del plan de Servicios Médicos para Niños: una a través de Medicaid y la otra a través de Florida KidCare. Ambas versiones requieren que el niño sea elegible para el programa relacionado, tenga menos de cierta edad (21 años para Medicaid o 19 años para KidCare) y tenga “necesidades especiales de atención médica que requieran una atención preventiva y continua extensa”. El plan CMS de Medicaid no requiere una prima, mientras que la versión de Florida KidCare (un programa CHIP) sí la requiere.
CMS es administrado por el Departamento de Salud de Florida, que se ha asociado con Wellcare para brindar servicios.
Los niños deben cumplir con los requisitos de evaluación clínica de los Servicios Médicos Infantiles o tener un médico que certifique las condiciones médicas que califican para el niño.
Su prima mensual se determinará en función del tamaño de su familia, sus ingresos y otros factores. (Para verificar su elegibilidad, consulte “Requisitos de ingresos" arriba.)
¿Qué es lo que hay que hacer?
- Números de Seguro Social (o números de documentos para cualquier inmigrante legal que necesite seguro);
- Información sobre el empleador y los ingresos de todos los miembros de su familia (por ejemplo, recibos de sueldo, formularios W-2 o declaraciones de salarios e impuestos);
- Números de póliza de cualquier seguro médico actual (se le permite solicitarlo incluso si actualmente tiene seguro médico de otro proveedor);
- Información sobre cualquier seguro de salud relacionado con el trabajo disponible para su familia; y
- Documentos adicionales, si es necesario.
- Envíelo por correo electrónico a resolver@healthykids.org, o
- Envíelo por correo a Florida KidCare, PO Box 591, Tallahassee, Florida 32302-0591.
Su solicitud para Florida KidCare se utiliza para determinar cuál de los cuatro programas bajo su paraguas es mejor para usted; no necesita completar solicitudes individuales para cada programa.
Para completar el aplicación en linea necesitará:
Puede presentar su solicitud en línea accediendo a https://www.healthykids.org/application/?_ga=2.63217131.593740325.1584341680-1771500843.1584341680.
Puede descargar una solicitud con instrucciones para imprimir y enviar por correo a https://www.healthykids.org/apply/print/?_ga=2.43404775.316833097.1584588169-1771500843.1584341680.
También puede solicitarlo llamando a Florida KidCare y siguiendo sus instrucciones. Simplemente llame 1-888-540-KIDS (5437).
Su solicitud puede tardar entre 4 y 6 semanas en procesarse.
Su hijo comenzará a recibir cobertura de KidCare el primer mes después de que se procese su solicitud y se paguen las primas mensuales requeridas.
Las apelaciones de cualquier programa Florida KidCare relacionado con Medicaid deben realizarse utilizando el mismo proceso de apelaciones que aparece en nuestra sección de Medicaid.
Las apelaciones de decisiones de Florida KidCare que no sean de Medicaid deben presentarse ante Florida Healthy Kids Corporation. Si considera que una decisión de KidCare con respecto a la elegibilidad, el pago o la cobertura fue incorrecta, escriba una carta explicando por qué cree que la decisión fue incorrecta (incluya el número de cuenta de su familia) y envíela por correo postal o electrónico a Florida Healthy Kids Corporation:
Florida Healthy Kids le enviará una respuesta por escrito. Si no está satisfecho con el resultado, puede enviar una segunda disputa a la Alta Dirección de Florida Healthy Kids Corporation.
Si aún no está satisfecho con el resultado, puede enviar su disputa a la Agencia para la Administración de Atención Médica a 2727 Mahan Drive, Tallahassee, FL 32308. También puede comunicarse con la AHCA a su número gratuito: (888) 419-3456.
Si tiene un problema con la calidad, disponibilidad o facturación de los servicios médicos que recibió su hijo, debe presentar una apelación a través del proveedor de su plan de seguro. Los proveedores de KidCare pueden tener algunas diferencias en su proceso de apelaciones, pero todos deben cumplir con las pautas estatales establecidas por la AHCA.
Si Florida KidCare o uno de sus proveedores asociados le han negado o cancelado beneficios o servicios Póngase en contacto con CLSMF para obtener asesoramiento legal.
¿Qué considerar antes de actuar?
- Cumplieron 5 años (la cobertura se transferirá a Florida Healthy Kids);
- Obtienen otra cobertura de seguro de salud;
- No realiza los pagos mensuales a tiempo;
- No cumple con los requisitos de renovación anual de elegibilidad; o
- Su hijo se muda a otro estado.
- Cumplieron 19 años;
- Ya no son residentes de Florida;
- Obtienen otra cobertura de seguro de salud; o
- Acumulan $1 millón en reclamaciones pagadas a Florida Healthy Kids.
- Durante los primeros 90 días de inscripción de su hijo; y
- Durante el período de renovación anual de su hijo.
- El médico de su hijo no proporciona, por obligaciones morales o religiosas, un servicio que su hijo necesita;
- Su hijo necesita que se realicen servicios relacionados al mismo tiempo y el proveedor de atención primaria de su hijo determina que recibir los servicios por separado expondría a su hijo a un riesgo innecesario, pero no todos los servicios relacionados están disponibles en la red del plan;
- Su hijo tiene una relación activa con un proveedor de atención médica que no está en la red del plan, pero que está en la red de otro plan subsidiado en el área;
- El plan ya no está disponible en el área donde vive su hijo;
- KidCare requiere que la compañía de seguros tome medidas para mejorar la calidad de la atención; y
- Otras razones determinadas por KidCare, que incluyen, entre otras, la falta de acceso a servicios o proveedores con la experiencia adecuada para brindar atención a su hijo.
- Manual para miembros de Florida KidCare CMS: https://www.wellcare.com/Florida/Members/Medicaid-Plans/CMS/CMS-21
- Manual para miembros de Medicaid CMS: https://www.wellcare.com/Florida/Members/Medicaid-Plans/CMS/CMS-19
Su hijo perderá la elegibilidad para MediKids si:
Primero debe comunicarse con el proveedor de atención primaria (PCP) de su hijo para obtener servicios médicos. Si su hijo necesita ver a un especialista, el PCP debe derivarlo. El PCP también podrá informarle si un servicio está cubierto por MediKids. Los problemas dentales deben tratarse a través de su proveedor de plan dental.
Puede cambiar el plan de atención médica o dental de MediKids de su hijo en cualquier momento.
Puede ponerse en contacto con MediKids por teléfono a través de su línea de ayuda: 1-877-506-0578.
Su hijo perderá la elegibilidad para Florida Healthy Kids si:
Solo puedes cambiar de plan de seguro durante estos períodos de tiempo:
Si cancela la inscripción de su hijo en Florida Healthy Kids, solo podrá volver a inscribirlo en una fecha posterior si aún cumple con el requisito de elegibilidad.
Su hijo debe consultar a un proveedor de la red Florida Healthy Kids para obtener servicios y es posible que necesite una derivación para que su proveedor de atención primaria vea a un especialista.
Para obtener más información sobre los planes y procesos de Florida Healthy Kids, lea la Guía de posibles inscriptos de Florida Healthy Kids, que puede encontrar aquí: https://www.healthykids.org/documents/apply/Potential-Enrollee-Guide.pdf
Puede comunicarse con Florida Healthy Kids por teléfono al 1-800-821-5437.
Junto con su plan de atención administrada, CMS también ofrece programas especializados diseñados para centrarse en problemas médicos específicos que enfrenta un niño. Para obtener más información sobre estos programas, visite http://www.floridahealth.gov/programs-and-services/childrens-health/cms-specialty-programs/index.html.
Cuando elige el plan CMS a través de KidCare, tiene 90 días para decidir si desea cambiar de plan o cancelar su inscripción. Después de este período, queda “bloqueado” y no puede cambiar ni cancelar su inscripción hasta el período de renovación anual, un año después. Existen excepciones a esta regla, entre ellas:
Existen diferencias en la cobertura y las normas del plan KidCare CMS y el plan Medicaid CMS, y esto puede resultar confuso. Para obtener información detallada sobre el plan que se aplica a su caso, descargue el manual del miembro de una de estas páginas:
Los niños inmigrantes que residen legalmente en Florida son elegibles para KidCare, y el proceso de solicitud nunca pregunta por el estado migratorio de los padres.
Antes de la aprobación de una ley el 1 de julio de 2016, algunos niños no ciudadanos no podían solicitar KidCare hasta que hubieran residido legalmente en Florida durante al menos 5 años. Si su hijo no pudo presentar la solicitud anteriormente debido a esta regla y ahora es elegible porque se ha derogado el período de espera, puede volver a presentar la solicitud en línea o llamar al 1-888-540-5437.
Es posible que a los niños que sean miembros de tribus indígenas estadounidenses o nativas de Alaska reconocidas por el gobierno federal no se les exija pagar primas mensuales o copagos una vez inscritos en Florida KidCare.
Si esto se aplica a su hijo, llame 1-888-540-5437 para ver si son elegibles para cobertura de seguro médico y dental gratuita.